Examen de la rétine
Publié le : 23/05/2019 16:05:56
Catégories : Communiqués de presse
La surveillance à domicile
A l’heure de l’intelligence artificielle, les systèmes d’interprétation automatique d’images sont à la mode. Classification automatique de la rétinopathie diabétique à partir de rétinophotographies, analyse automatique des OCT, et maintenant des OCT-Angiographie, les aides au diagnostic se multiplient. Les différents appareils à notre disposition se livrent une guerre sans merci pour apporter ces outils en avant-première.
Une nouvelle classe d’OCT a été présentée : l’OCT au domicile du patient, qui alerte ce dernier, mais aussi l’ophtalmologiste traitant de la nécessité. En cas d’anomalie (décollement séreux rétinien (DSR), œdème intra-rétinien, ou augmentation globale du volume maculaire) qui pourrait faire suspecter une réactivation vasculaire, l’appareil émet un signal, et alerte le secrétariat de l’ophtalmologiste. Le rendez-vous serait alors pris de façon plus pertinente.
Une étude présentée par Anat Loewenstein montre, sur 84 yeux étudiés, une sensibilité de 91 % et une spécificité de 100 % de cet appareil pour le dépistage d’une réactivation néovasculaire. Les patients qui utilisent ce système étaient globalement satisfaits, après une « formation » de deux à cinq minutes seulement. Un système plus pertinent que la grille d’Amsler. Il reste une problématique de taille : le coût de ces appareils. Mais d’après Anat Loewenstein, le grand nombre de patients qui pourraient en bénéficier, et donc la production industrielle de cet OCT, pourrait diminuer le coût final de ces appareils.
On retrouve ce même type d’appareil à l’ARVO. Présenté par une équipe allemande (Off-Axis Full-Field Time-Domain OCT allows retinal self-scan in the patients with retinal diseases ; Abstract Number: 1353 ; Claus von der Burchard et al.). Il s’agit d’une technique d’OCT permettant d’obtenir un appareil d’une qualité convenable, à moindre coût.
Il a été testé sur une population d’âge, d’acuité visuelle et de pathologies diverses (39 DMLA, 6 œdème maculaire diabétique, 3 occlusions veineuses, 3 autres). Les patients avaient un entrainement de 5 à 10 minutes, puis devaient utiliser l’appareil, en déclenchant l’examen en appuyant sur un bouton. Le patient doit être bien en face de l’appareil. Les images ont été classées selon la lisibilité de l’examen : l’examen doit être centré sur la fovéa, sans mouvement du patient, et l’appareil doit éliminer le « bruit » pour améliorer la qualité de l’image.
Les résultats ont été comparés à un examen effectué par un professionnel sur un OCT (Heidelberg, Spectralis).
Après entraînement, 73% des patients ont pu obtenir des images lisibles. Chez ces patients, on pouvait retrouver DSR, œdème intra-rétinien ou décollement de l’épithélium pigmentaire. Comme on pouvait s’y attendre, les moins bons résultats sont obtenus chez les patients les plus âgés, et ceux avec la moins bonne acuité visuelle, puisqu’ils ont des difficultés pour centrer et ne pas bouger le regard pendant la saisie de l’examen. Le logiciel doit encore être affiné, mais il est envisageable à moyen terme d’avoir un appareil efficace à notre disposition. L’intérêt étant d’affiner la qualité du suivi des patients.

L’imagerie OCT-Angiographie grand champ
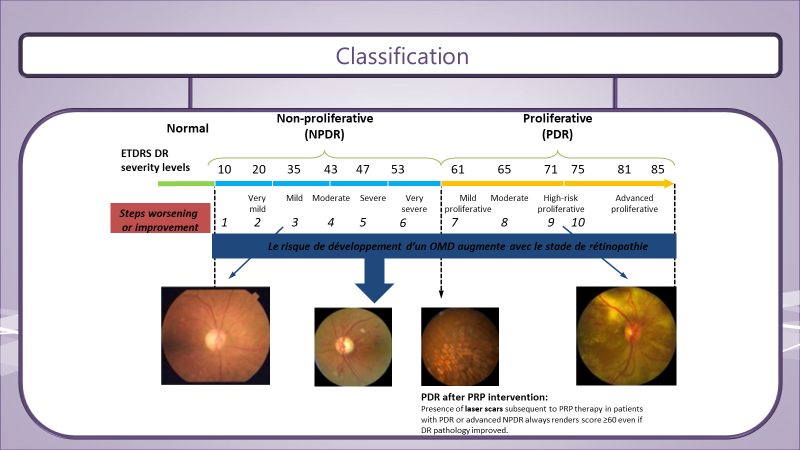
Une étude de Ramin Tadayoni, Aude Couturier et Alain Gaudric, a été présentée. Elle porte sur les zones d’ischémie des rétinopathies diabétiques traitées par anti-VEGF. Ces zones de non perfusions diminuent en taille lors des contrôles angiographiques, à l’angiographie fluoresceinique, des patients traités par anti-VEGF. Ce qui a permis de dire qu’il y avait une amélioration du stade ETDRS. Rappelons ici que la classification ETDRS, avec ses 12 stades est différente de celle utilisée en pratique quotidienne en France. Notons d’autre part que l’évaluation des stades ETDRS dans les études montrant l’amélioration des stades ETDRS se faisait sur des rétinographies en couleur.
Dans l’étude de Lariboisière, on a comparé une angiographie grand champ avec une OCT-angiographie (OCT-A) grand champ. Les zones de non perfusion étaient plus étendues à l’inclusion sur OCT-A que sur l’angiographie. Il y a eu aussi découverte de nouvelles zones de non perfusion, grâce à l’OCT-A.
Après 3 injections, il y a eu, chez 8 des 10 patients étudiés, une amélioration d’un stade ETDRS. Mais l’OCT-A n’a montré aucune diminution des zones de non perfusion. L’amélioration retrouvée en angiographie classique serait-elle juste un effet d’imagerie ?
Cela confirme l’importance du traitement de ces zones d’ischémie par laser. Mais doit-on traiter d’emblée, ou, comme le propose le DRCRnet, attendre 6 injections pour traiter ?
Le 9 février 2019 a eu lieu Angiogenesis à Miami. Ce congrès organisé par "Bascom Palmer Eye Institute" ouvre l’année sur des nouveautés en pathologies rétiniennes.


